Mundsoor: Pilzinfektion im Mund & auf der Zunge
Mundsoor ist eine der häufigsten Formen von Soor, einer Pilzerkrankung, die Haut und Schleimhäute befallen kann und durch den Hefepilz Candida ausgelöst wird. Der Überbegriff für alle durch diesen Pilz verursachten Infektionen lautet Candidose. Mundsoor wird deshalb auch als orale Candidose bezeichnet. Die Pilzinfektion kann am oder im Mund, auf der Zunge oder im Rachen auftreten. Häufig sind Babys und Kleinkinder betroffen, aber auch bei Erwachsenen kann Mundpilz auftreten. Lesen Sie hier, wie Sie Mundsoor erkennen und behandeln können.
Mundsoor: Formen der Candidose im Mund
Mundsoor ist definiert als eine Pilzinfektion im oder am Mund. Typischerweise entsteht der Mundpilz an der Innenseite der Wangen oder Lippen. Aber auch der Rachen, die Zunge (Zungenpilz) oder der Gaumen können betroffen sein.
Mundsoor kann in verschiedenen Formen auftreten, wobei sich eine Form von Mundsoor auch aus einer anderen entwickeln kann. Das sind die verschiedenen Arten von Pilzinfektionen im Mund und deren Anzeichen:
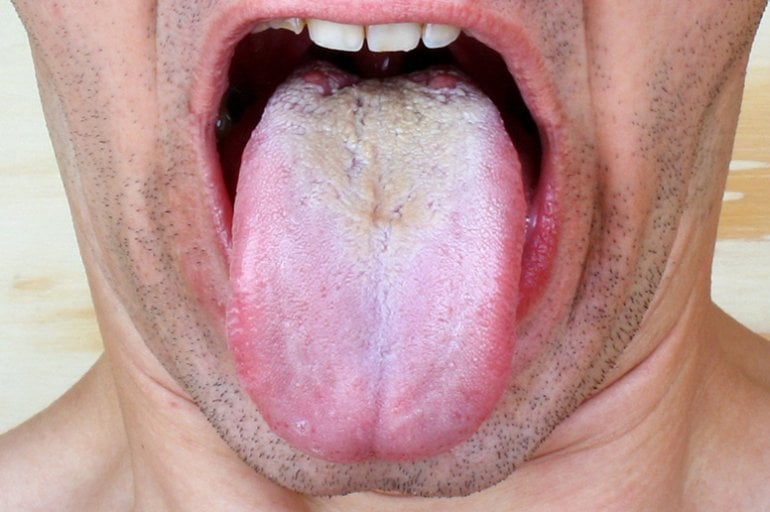
- pseudomembranöse Candidose: weißer, abwischbarer Belag auf geröteter, entzündeter Schleimhaut
- akute erythematose Candidose: brennende, stark gerötete Schleimhaut ohne Beläge, vor allem auf der Zunge
- hyperplastische Candidose: festsitzender weißer Belag mit roten Rändern auf der Schleimhaut und Zunge
Pseudomembranöse Candidose als häufigste Form
Bei der häufigsten Form von Mundsoor, der pseudomembranösen Candidose, bilden sich im Anfangsstadium vereinzelte weiße Sprenkel in der Mundhöhle, die sich leicht ablösen lassen. Darunter erscheint die Mundschleimhaut meist glänzend, trocken und gerötet. Neben der Zunge sind häufig Wangen-, Lippen- und Gaumenschleimhäute betroffen.
Im Verlauf der Pilzinfektion bilden sich immer größere weiße, cremeartig aussehende Flecken, die beim Ablösen zu Blutungen der Schleimhaut führen können. Unbehandelt kann sich Mundsoor auf den Rachen, die Speiseröhre (Soor-Ösophagitis) oder den Magen-Darm-Trakt ausweiten.
Weitere Symptome von Mundsoor
Zusätzlich zu den beschriebenen Belägen und Rötungen der Schleimhaut kann Mundsoor – vor allem im fortgeschrittenen Stadium – weitere Symptome verursachen. Dazu gehören:
- pelziges oder brennendes Gefühl im Mund
- Mundtrockenheit
- gesteigerter Durst
- Mundgeruch
- unangenehmer oder metallischer Geschmack im Mund
- geschwollene Lymphknoten
- Schluckbeschwerden oder Schmerzen beim Essen oder Trinken (vor allem bei Babys oder bei Ausbreitung auf Rachen und Speiseröhre)
Bei unbehandeltem Mundsoor können Erbrechen oder Sodbrennen hinzukommen.
Im Gegensatz zur Mundfäule, die durch das Herpes-simplex-Virus ausgelöst wird, geht Mundsoor bei Kindern neben den oben genannten Symptomen höchstens mit leichtem Fieber einher.
Mundsoor: Ursachen und Risikofaktoren
Die Ursache von Mundsoor sind immer die zu den Hefepilzen gehörenden Candida-Pilze, meist Candida albicans. Bei vielen gesunden Menschen kommen diese Pilze im Mundraum, im Darm, im Genitalbereich oder auf der Haut vor und richten dort üblicherweise keinen Schaden an, solange sie vom Immunsystem und den anderen Mikroorganismen in Schach gehalten werden. Finden sie jedoch eine Lücke in dieser körpereigenen Abwehr, können sie sich schnell vermehren und zu Beschwerden führen.
Daher sind von Mundsoor häufig Personen mit einem geschwächten Immunsystem betroffen. Dazu gehören insbesondere Säuglinge, ältere Menschen oder Personen, die an Erkrankungen wie Krebs, HIV oder Diabetes mellitus leiden.
Häufige Auslöser von Pilz im Mund
Bei Babys hat Mundsoor häufig eine Ansteckung bei der Mutter zur Ursache – oft infizieren sie sich bereits bei der Geburt mit einem unbemerkten Scheidenpilz der Mutter oder später über den Schnuller. Oftmals tritt Mundsoor bei Babys zusammen mit Windelsoor, einer Pilzinfektion im Windelbereich, auf.
Bei Erwachsenen verursachen zum Beispiel fehlende Zähne, Zahnspangen oder eine schlechtsitzende Zahnprothese oftmals Reizungen der Mundschleimhaut. Die Pilze können sich dann unter der Prothese einnisten oder dringen durch kleine Verletzungen in die Mundschleimhaut ein. Auch Rauchen und ein trockener Mund können die Entstehung von Mundsoor begünstigen.
Außerdem zählt die langfristige Einnahme bestimmter Medikamente zu den möglichen Auslösern von Mundsoor. Antibiotika, Kortison (beispielsweise in Form von Kortison-Spray bei Asthma) sowie Zytostatika (während einer Chemotherapie) können das Immunsystem schwächen oder die Mundflora aus dem Gleichgewicht bringen und der Entstehung der Pilzinfektion den Weg ebnen.
Diagnose anhand typischer Symptome
Die Diagnose von Mundsoor beruht in der Regel auf den charakteristischen, meist gut sichtbaren Symptomen. Die typischen weißen Beläge auf der Zunge und der Mundschleimhaut ermöglichen häufig eine sichere Diagnose. Hinzu kommt üblicherweise eine Befragung der betroffenen Person (beziehungsweise bei Kindern eine Befragung der Eltern) zu den Beschwerden, Begleitumständen und Vorerkrankungen. Bei Verdacht auf Mundsoor können sowohl eine Zahn-, Haut-, HNO- oder Hausarztpraxis aufgesucht werden. Bei Kindern empfiehlt sich der Besuch eines*einer Kinderarztes*Kinderärztin.
Für eine eindeutige Diagnose wird meistens ein Abstrich von der Mundschleimhaut oder von der Zunge gemacht und mikroskopisch untersucht. Pilzsporen sind unter dem Mikroskop in der Regel gut erkennbar. Außerdem können Pilzkulturen im Labor angesetzt werden. Das heißt, man lässt den Pilz in einer Petrischale wachsen, um die genaue Art des Pilzes zu bestimmen. Dies ist jedoch eher selten notwendig. Es kann erforderlich sein, wenn die Pilzinfektion sehr hartnäckig ist und/oder auf eine medikamentöse Behandlung nicht wie erwartet anspricht und deshalb ein Wechsel des Medikaments in Betracht gezogen werden muss.
Im Idealfall klärt der*die Arzt*Ärztin zudem, wo die Eintrittspforte für die Pilze liegt und behandelt gegebenenfalls die entsprechende Verletzung im Mund. Sind Erkrankungen für die Schwächung des Immunsystems verantwortlich, sollten diese ebenfalls soweit möglich behandelt werden.
Mundsoor: Behandlung mit Medikamenten
Zur Behandlung von Pilz im Mund verschreibt der*die Arzt*Ärztin in der Regel speziell für den Mundbereich geeignete Antipilzmittel (Antimykotika). Häufig enthalten diese die Wirkstoffe Nystatin, Miconazol oder Amphotericin B. Amphotericin B ist verschreibungspflichtig. Die Antimykotika Nystatin und Miconazol sind hingegen rezeptfreie Medikamente gegen Pilz im Mund. Dennoch sollte man nicht ohne ärztliche Diagnose auf diese Mittel zurückgreifen. Denn auch andere Erkrankungen oder Infektionen können hinter den Beschwerden im Mund stecken und müssen mit entsprechend anderen Wirkstoffen oder Methoden behandelt werden.
Oft liegen die Medikamente in Form von Lutschtabletten, Gel, Mundspülungen oder Suspensionen (Flüssigkeiten zum Einnehmen) vor. Das Mittel sollte jeweils so lange wie möglich im Mund verbleiben. Je nach Medikament werden die Reste ausgespuckt oder geschluckt. Genaue Hinweise zur richtigen Einnahme entnehmen Sie der Packungsbeilage.
Wenn eine lokale Behandlung im Mund nicht den gewünschten Erfolg bringt und der Mundsoor nicht weggeht, können auch Mittel zum Einnehmen in Form von Flüssigkeiten oder Tabletten verschrieben werden. Diese beinhalten die antimykotischen Wirkstoffe Fluconazol, Itraconazol oder Posaconazol.
Wie lange dauert es, bis Mundsoor weg ist?
Meistens dauert es nur wenige Tage, bis die Beschwerden des Mundsoors nachlassen. Die Antimykotika müssen je nach Wirkstoff für ein bis zwei Wochen eingenommen werden. Bei der Therapie von Mundsoor ist es wichtig, die verordnete Dosierung der Medikamente sowie die Behandlungsdauer genau einzuhalten. Auch wenn kein Belag mehr zu sehen ist und die Beschwerden nachlassen, muss die Therapie wie vorgesehen zu Ende gebracht werden. Ein vorzeitiger Abbruch kann dazu führen, dass der Pilz zurückkehrt oder sich sogar auf andere Bereiche ausbreitet.
Mundsoor mit Hausmitteln behandeln?
Von der eigenmächtigen Behandlung des Mundpilzes raten Fachleute dringend ab. Hausmittel wie das Gurgeln mit Kamillentee können die Infektion sogar noch verschlimmern, da sie die Mundschleimhaut weiter austrocknen. Hausmittel sollten gegen einen Pilz im Mund allenfalls ergänzend zu Medikamenten angewendet werden. Infrage kommen zum Beispiel mit Wasser verdünntes Teebaumöl, Salzwasser oder Naturjoghurt.
Mundsoor ist ansteckend
Zur Bekämpfung einer Candidose im Mund ist eine gute Mundhygiene unerlässlich. Da Hefepilze sich gerne in von Karies befallenen Zähnen verstecken, sollte das Zähneputzen während der Behandlung des Mundsoors besonders gewissenhaft erfolgen. Zahnprothesen, Schnuller, Sauger, Zahnbürsten oder Zahnspangen sollten gründlich sterilisiert oder wenn möglich ausgewechselt werden.
Achten Sie auch darauf, andere Menschen in Ihrem Umfeld nicht anzustecken. Bereits ein Kuss oder die gemeinsame Nutzung von ungespültem Geschirr können ausreichen, um den Candida-Pilz zu übertragen.
Vorbeugung: Hygiene ist das A und O
Risikogruppen können verschiedene Maßnahmen ergreifen, um eine Soorinfektion im Mund zu verhindern. Dabei ist vor allem Hygiene entscheidend. Konkret helfen folgende Maßnahmen, dem Mundpilz vorzubeugen:
- Zahnprothesen sollten nach jeder Mahlzeit gründlich gereinigt werden. Achten Sie außerdem darauf, dass die Prothesen richtig sitzen. Zudem ist es empfehlenswert, diese zwei- bis dreimal wöchentlich mit dafür vorgesehenen Reinigungstabletten zu säubern.
- Bei immungeschwächten Menschen (zum Beispiel während einer Chemotherapie) wird häufig ein Antimykotikum zur Vorbeugung von Mundsoor verschrieben.
- Werden Menschen über eine Magensonde ernährt oder ist aus anderen Gründen ihr Speichelfluss stark vermindert, betreibt das Pflegepersonal in der Regel eine sogenannte Soor- und Parotitisprophylaxe. Unter einer Parotitis versteht man eine Entzündung der Ohrspeicheldrüse. Zur Prophylaxe gehört es beispielsweise, die Schleimhäute regelmäßig zu befeuchten.
- Bei Babys sollten Schnuller, Sauger und Spielzeuge, die in den Mund genommen werden, regelmäßig und gründlich gereinigt werden. Bedenken Sie, dass auch der elterliche Speichel eine mögliche Ansteckungsquelle für das Kind sein kann. Einen heruntergefallenen Schnuller mit dem eigenen Speichel zu "säubern", kann die Infektion also sogar begünstigen.
- Da sich Babys häufig durch einen unerkannten Scheidenpilz der Mutter bei der Geburt mit Candida-Pilzen anstecken, kann eine entsprechende Behandlung der Mutter vor der Geburt empfehlenswert sein. Dies sollten Sie jedoch vorab mit Ihrem*r Gynäkolog*in besprechen.
- Stillende Mütter leiden häufig an einer Soorinfektion der Brustwarzen (Brustsoor). Damit betroffene Frauen ihr Kind nicht anstecken, sollten sie vorübergehend nicht stillen und bei der Behandlung des Soors gegebenenfalls auch das Baby miteinschließen. Bedenken Sie, dass die Ansteckung in beide Richtungen erfolgen kann.
Grundsätzlich ist es ratsam, bei Verdacht auf Mundsoor sofort ärztlichen Rat zu suchen, um eine Ausbreitung des Pilzes auf den Rachen und die Speiseröhre oder eine Ansteckung anderer Personen zu verhindern.