Gastroösophageale Refluxkrankheit (GERD)
Die gastroösophageale Refluxkrankheit (GERD) ist ein häufiges Krankheitsbild – bis zu einem Fünftel der westlichen Bevölkerung sind betroffen. In manchen Verläufen kann das zunächst harmlos erscheinende Aufstoßen neben Sodbrennen auch zu gefährlichen Schäden an den Schleimhäuten der Speiseröhre führen. Lesen Sie hier, welche Symptome auf eine Refluxkrankheit hindeuten können und wie sich der Reflux behandeln lässt.
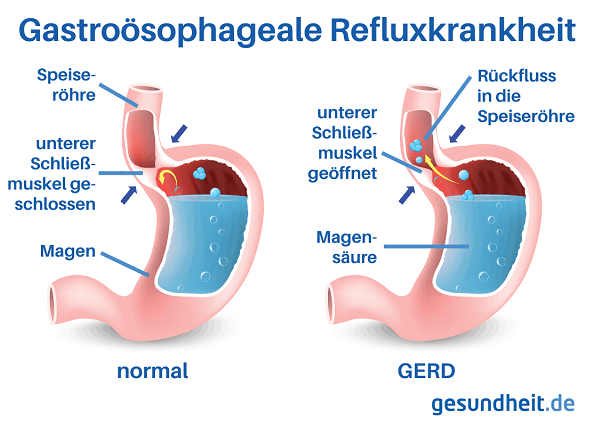
Definition: Was ist die Refluxkrankheit?
Bei der gastroösophagealen Refluxkrankheit, auch GERD (gastroesophageal reflux disease) genannt, kommt es zum Rückfluss von Magensaft und Inhalt des Zwölffingerdarms in die Speiseröhre (Ösophagus). Ursache ist ein unzureichender Verschluss des Speiseröhrenausgangs Richtung Magen. Durch die aufsteigende Magensäure in die Speiseröhre kann es zu verschiedenen Symptomen und Folgekrankheiten wie Sodbrennen, Refluxösophagitis oder Barett-Ösophagus kommen.
Auch bei Gesunden kann durch Genuss von fettreichen Speisen oder Alkohol Magensaft in die Speiseröhre gelangen und Sodbrennen verursachen. Gelegentlicher Reflux besitzt oft keinen Krankheitswert. Auch im frühen Säuglingsalter ist ein Reflux nicht selten zu beobachten und ist meistens ungefährlich, solange er nicht häufiger auftritt, das Baby hustet oder es öfters an Atemwegsinfekten leidet.
Gastroösophageale Refluxkrankheit mit oder ohne Ösophagitis
Die Refluxkrankheit kann zu Schäden und Entzündungen der Speiseröhrenschleimhaut führen – dann spricht man von einer Ösophagitis. Je nachdem, ob eine solche Veränderungen der Schleimhaut beziehungsweise eine Speiseröhrenentzündung vorliegt oder nicht, werden zwei Formen der Refluxkrankheit unterschieden.
Refluxösophagitis: GERD mit Schädigung der Speiseröhre
Von einer Refluxösophagitis oder ERD (erosive reflux disease beziehungsweise im Deutschen: Endoskopisch positive Refluxkrankheit) spricht man, wenn durch den Reflux Schleimhautschäden in der Speiseröhre entstehen. Zu solchen Schleimhautveränderungen kommt es bei etwa zehn Prozent der Betroffenen.
Nicht-erosive Refluxkrankheit: GERD ohne Ösophagitis
Viel häufiger, und zwar bei bis zu 90 Prozent der Betroffenen, ist jedoch die nicht-erosive Refluxkrankheit, kurz NERD (nonerosive reflux disease). Dabei kommt es zwar zu Symptomen durch den Reflux, jedoch können in einer endoskopischen Untersuchung oder in der Aufarbeitung von Gewebeproben keine Schleimhautveränderungen festgestellt werden.
Ursachen der gastroösophagealen Refluxkrankheit
Die Auslöser der Refluxkrankheit der Speiseröhre lassen sich in primäre (80 bis 90 Prozent) und sekundäre (10 bis 20 Prozent) Ursachen unterteilen. Bei der primären Refluxkrankheit besteht ein unzureichender Verschluss des unteren Anteils der Speiseröhre oder der Magen produziert zu viel Säure.
Der Verschlussmechanismus des Speiseröhrenausgangs zum Magen hin setzt sich aus mehreren Faktoren zusammen:
- Die ringförmige Muskulatur der Speiseröhre (unterer Speiseröhrenschließmuskel) verengt zusammen mit einem in der Speiseröhrenwand liegenden Venenpolster den Speiseröhrenausgang.
- Zusätzlich wirkt Druck auf diesen Mechanismus, weil die Speiseöhre durch ein enges Durchtrittsloch das Zwerchfell passiert. Zudem halten Umwachsungen durch Binde- und Fettgewebe den Druck ebenfalls aufrecht. Dieser Druck am Verschlussmechanismus sorgt wie bei einem Ventil dafür, dass dieser geschlossen bleibt und sich nur beim Schlucken öffnet.
- Auch der spitze Winkel von 50 bis 60 Grad der Einmündung der Speiseröhre in den Magen wirkt dem Reflux von Magensäure normalerweise entgegen.
Funktioniert dieses Verschlusssystem unzureichend, kommt es nicht nur beim Schlucken zu einer Entspannung des Schließmuskels der unteren Speiseröhre (und somit zu deren Öffnung), sondern auch außerhalb des Schluckvorgangs. Dabei können auch Veränderungen der Druckverhältnisse auf das Schließsystem eine Rolle spielen. Überwiegt der höhere Druck im Bauchbereich über dem Druck im Brustraum, kommt es zum Rückfluss von Magensäure in die Speiseröhre.
Bei der sekundären Refluxkrankheit kann sich eine Insuffizienz des Verschlusssystems in Folge einer operativen Magenentfernung, Verengungen des Magenausgangs oder in Verbindung mit anderen Krankheiten wie Sklerodermie (eine Erkrankung des Bindegewebes) bilden.
Risikofaktoren: Was löst eine Refluxkrankheit aus?
Verschiedene Faktoren können auf die Entstehung der Refluxerkrankung Einfluss haben. Dazu zählt alles, was den Druck im Bauchraum erhöht oder den Druck des Verschlussmechanismus senkt, zum Beispiel:
- Axiale Hiatushernie: Ein Bruch im Zwerchfell mit Verlagerung des Magens vom Bauch- zum Brustraum kann den physiologischen Druck des Zwerchfells auf den Verschlussmuskel mindern
- Medikamente: Kalziumantagonisten, Nitrate, Anticholinergika, Benzodiazepine
- Rauchen
- Schwangerschaft
- Übergewicht
- Verstopfung
- Bauchwassersucht (Aszites)
Was sind die Symptome von Reflux?
Symptome treten charakteristisch nach dem Essen und im Liegen in Erscheinung. Dabei werden die Beschwerden beim Bücken, beim Pressen, beim Tragen enger Kleidung und bei Anstrengung stärker. Besserung tritt hingegen eher im Sitzen auf.
Die häufigsten Symptome einer Refluxkrankheit sind:
- Sodbrennen: brennende Schmerzen hinter dem Brustbein ("saures Aufstoßen")
- Aufstoßen von Luft
- Heraufwürgen von Nahrungsresten
- Brustschmerzen
- nächtliches oder morgendliches Husten
- asthmaähnliche Beschwerden
- Mundgeruch
- Halsschmerzen
- Gefühl, einen Kloß im Hals zu haben
- Übelkeit
Komplikationen: Schäden nicht nur an der Speiseröhre
Die aggressive Säure aus dem Magen kann für die Speiseröhre gefährlich werden. Sie kann Entzündungen der Schleimhaut (Ösophagitis) hervorrufen, welche Geschwüre und Einschnürungen der Speiseröhre verursachen können.
Eine weitere Komplikation ist der Barrett-Ösophagus. Durch den andauernden Entzündungsreiz der Magensäure auf das Gewebe der Speiseröhre kann sich das zerstörte Gewebe verändern. Es kommt zum Umbau der Schleimhautzellen und die Schleimhaut verliert ihre Widerstandsfähigkeit. Das Auftreten von Geschwüren ist häufig die Folge. Der Barrett-Ösophagus ist zudem eine potenzielle Krebsvorstufe und kann sich zu einem Karzinom in der Speiseröhre weiterentwickeln. Schwierigkeiten beim Schlucken von Nahrung und Getränken können ein Hinweis auf eine mögliche bösartige Entartung sein.
Die Magensäure kann jedoch auch über die Speiseröhre hinaus in Atemwege und Hals gelangen und weitere Folgeprobleme verursachen:
- Lungenentzündungen
- Refluxbronchitis
- Reizhusten
- Verschlimmerung eines Asthma bronchiale
- Atemnot
- Heiserkeit durch Kehlkopfentzündung
- Eisenmangel und Blutarmut durch chronischen Blutverlust aus Schleimhautschäden
Die Symptome außerhalb der Speiseröhre sind oft uncharakteristisch für die Refluxkrankheit und gestalten sich schwieriger in ihrer richtigen Krankheitszuordnung. Deshalb wird diese Art von Reflux als stiller Reflux bezeichnet.
Wie wahrscheinlich entsteht Krebs aus der Refluxkrankheit?
Etwa zehn Prozent aller symptomatischen Refluxerkrankten entwickeln eine Refluxösophagitis. Bei wiederum etwa zehn Prozent der an Refluxösophagitis Erkrankten bildet sich eine potenzielle Krebsvorstufe, die im ungünstigsten Fall wiederum bei rund zehn Prozent zur Entstehung eines Karzinoms führt. Das Risiko, an Speiseröhrenkrebs zu erkranken, liegt für Menschen mit einer symptomatischen Refluxkrankheit also etwa bei 0,1 Prozent.
Diagnose von GERD
Bei lediglich leichten Beschwerden muss nicht direkt eine invasive Diagnostik begonnen werden. Oft wird bei Vorliegen einer typischen Symptomatik ohne Hinweise auf einen schlimmeren Verlauf versuchsweise direkt ein Magensäureblocker (ein sogenannter Protonenpumpenhemmer) verschrieben, um zu testen, ob die Beschwerden dadurch besser werden.
Um eine Refluxösophagitis nachzuweisen, wird im Rahmen einer Endoskopie eine Kamera über den Mund in die Speiseröhre eingeführt. Über diesen Weg können auch Gewebeproben entnommen werden. So kann anhand der Größe und dem Ausbreitungsmuster der Schäden der Schweregrad bestimmt werden. Die Einteilung reicht von Grad A bis D. Wird ein Barrett-Ösophagus in den Gewebeproben nachgewiesen, sollten regelmäßig Kontrolluntersuchungen stattfinden.
Bei unauffälligen Befunden kann auch eine pH-Wert-Messung oder eine Manometrie (Druckmessung) zur Beurteilung des Schließmechanismus der Speiseröhre durchgeführt werden.
Abgrenzung von anderen Erkrankungen – es muss nicht immer die Refluxkrankheit sein
Ähnliche Symptome wie bei der GERD können auch durch andere Ursachen ausgelöst werden:
- Infektionen durch Viren oder Pilze in der Speiseröhre
- Verätzungen
- Geschwüre durch Festkleben von Tabletten (zum Beispiel: Bisphosphonate, Eisenpräparate, Antibiotika, Schmerzmittel), wenn zu wenig Flüssigkeit bei der Einnahme getrunken wird
- Magensonde
- Strahlenschäden
- allergische Entzündungen der Speiseröhre
- Speiseröhrenkrampf
- Gastritis
- Durchblutungsstörungen des Herzmuskels
- Herzneurose
- Osteochondrose
Behandlung: Wie kann man einen Reflux heilen?
Die Therapie leichter Beschwerden kann oft ohne Medikamente erreicht werden, indem bestehendes Übergewicht reduziert und die Ernährung angepasst wird. Anstatt eines fett- und kohlenhydratreichen Abendessens sollten die Mahlzeiten auf mehrere kleine und eiweißreiche Portionen über den Tag verteilt werden. Es empfiehlt sich, nach dem Essen nicht zu liegen und nicht vor dem Schlafengehen zu essen.
Auf Nikotin und Alkoholkonsum sollte zudem verzichtet werden. Beim Schlafen kann es helfen, den Oberkörper mit einem Kissen zu erhöhen. Auch eine zu enge Hose kann die Beschwerden auslösen oder verstärken.
Was darf man bei Reflux nicht essen?
Wer zum Reflux neigt, sollte folgende Lebensmittel besser meiden:
Hausmittel gegen GERD
Vor allem Sodbrennen kann als sehr schmerzhaft empfunden werden. Wer nicht direkt in den Medikamentenschrank greifen möchte, kann zunächst versuchen, mit Tees wie Fenchel-, Kümmel- oder Kamillentee den Magen zu beruhigen. Kaugummikauen regt die Speichelbildung an, die wiederum schützend gegen die Magensäure wirkt.
Medikamente gegen Refluxbeschwerden
Medikamentös kann die Magensäure mit Protonenpumpeninhibitoren gehemmt werden. Dafür eignen sich Pantoprazol, Omeprazol oder Esomeprazol.
Die allermeisten Betroffenen sind nach 14 Tagen Behandlung symptomfrei und nach ungefähr drei Monaten heilen auch Schleimhautschäden meistens vollständig ab. Jedoch ist die Rückfallrate bei Absetzten der Medikamente hoch, sodass eine Langzeittherapie mit halber Dosierung nötig sein kann.
Bei Unverträglichkeit gegen Protonenpumpenhemmer können auch Alginate eingenommen werden, die den Speisebrei im Magen gelartig umhüllen. Daneben können Antazida zur Neutralisation der Magensäure oder Magensäuresekretionsblocker wie der Histamin-H2-Rezeptor-Antagonist Ranitidin eingesetzt werden.
Operation bei der gastroösophagealen Refluxkrankheit
Durch die Krankheit entstandene Verengungen in der Speiseröhre können endoskopisch aufgeweitet werden. Liegt bereits verändertes Gewebe vor, kann dieses ebenfalls endoskopisch entfernt werden.
Wann ist eine Operation nötig?
Eine OP kommt infrage, falls konservative Behandlungsversuche zu keinem Erfolg führen oder Säureblocker nicht vertragen werden, aber auch bei sehr großen Hiatushernien, bei häufigem Verschlucken von Mageninhalt in die Atemwege oder bei jungen Betroffenen, die eine lebenslange Medikation ablehnen.
Wie funktioniert die Operation?
Bei der OP wird ein Teil des Magens zu einer Art Manschette umgeformt, die dann um den unteren Teil der Speiseröhre geschlungen wird. Somit wird ein gut sitzender Verschluss am Übergang von Speiseröhre und Magen geschaffen.
Die OP-Methode "Fundoplicatio nach Nissen" kann laparoskopisch (mittels einer Bauchspiegelung) ohne größere Hautschnitte im Oberbauch durchgeführt werden. Liegt zusätzlich noch eine Hernie im Zwerchfell (Zwerchfellbruch) vor, kann diese in der gleichen Operation vernäht werden.
Eine andere Möglichkeit ist das Einsetzen eines Reflux-Management-Systems über eine minimalinvasive Operationsmethode. Hierbei wird ein Ring aus Magneten, welche mit Titan ummantelt sind, um das untere Ende der Speiseröhre gelegt. Der Ring soll den Verschluss der Speiseröhrenausgangs verstärken.
Welche Komplikationen kann die OP zur Folge haben?
Wie jede Operation birgt auch der operative Eingriff bei einer Refluxkrankheit Risiken und Komplikationen. Diese sind neben den allgemeinen OP-Risiken unter anderem:
- operative Verletzungen des Magens, der Speiseröhre, Leber, Milz oder Nerven
- Gas-bloat-Syndrom: Übelkeit, Druckgefühl, Herzrhythmusstörungen durch Unfähigkeit zum Aufstoßen – in diesem Fall muss die Manschette gelockert werden
- Postfundoplikatio-Syndrom: Durch Verletzung des zehnten Hirnnerven (Nervus vagus) kann es zu Durchfall, Blähungen und einem Verschluss des Magenausgangs Richtung Darm kommen
- Teleskopphänomen: Durch Lockerung der Manschette kann sich der Magen nach oben verschieben und es kommt wieder zum Reflux
- Bildung von Luftansammlungen zwischen den Lungenflügeln
- Kollabieren der Lunge durch Luftansammlung im Pleuraspalt
- Schluckbeschwerden
Ist die Refluxkrankheit heilbar?
Die GERD bringt meistens eine gute Prognose mit sich. Oft ist der Verlauf jedoch chronisch mit wiederholten Rezidiven und Phasen ohne Beschwerden. Die Operation kann bei bis zu 80 Prozent der Fälle zur Beschwerdefreiheit führen.